
Uma superbactéria resistente a antibióticos – um tipo de MRSA – evoluiu naturalmente como resultado de uma batalha entre um fungo e uma bactéria na pele de ouriços selvagens.
As bactérias evidentemente “derivadas do ouriço” se desenvolveram na natureza muito antes da descoberta dos antibióticos com os quais estamos familiarizados.
Uma equipe de pesquisa internacional descobriu que um fungo cutâneo comum em ouriços produz naturalmente antibióticos.
Em resposta, bactérias na pele dos animais desenvolveram resistência aos antibióticos.
Os pesquisadores dizem que suas descobertas, publicadas na revista Nature, mostram como processos biológicos naturais – não o uso de antibióticos – impulsionaram o surgimento desta superbactéria em particular há cerca de 200 anos.
A bactéria específica, chamada mecC-MRSA, foi encontrada pela primeira vez em gado leiteiro e presumiu-se que o uso de antibióticos em fazendas leiteiras havia causado o desenvolvimento de resistência.
Este é, no entanto, apenas um exemplo relativamente raro de resistência aos antibióticos que surge naturalmente. E a descoberta “representa uma pequena fração dos riscos em comparação com o uso excessivo de antibióticos em um contexto médico humano”, disse um dos pesquisadores principais, o professor Mark Holmes da Universidade de Cambridge, à BBC News.
MecC-MRSA causa cerca de uma em 200 infecções humanas por MRSA. O uso excessivo de antibióticos, tanto em humanos quanto em animais de fazenda, continua a impulsionar o surgimento de outras cepas resistentes e causadoras de doenças.
O próprio estudo resolveu um antigo mistério sobre a origem desse tipo específico de MRSA, que cientistas veterinários da Universidade de Cambridge descobriram há uma década.
“Tentamos descobrir o quanto isso era problemático – então, examinamos a vida selvagem e os animais de fazenda e descobrimos que estava amplamente distribuído na natureza”, explicou o Prof Holmes. “Quando olhamos para ouriços em particular, cerca de metade dos animais que amostramos tinha esse tipo de MRSA.”
Juntando-se a biólogos, pesquisadores da vida selvagem e a centros de resgate de ouriços em toda a Europa, os cientistas concentraram suas investigações em ouriços.
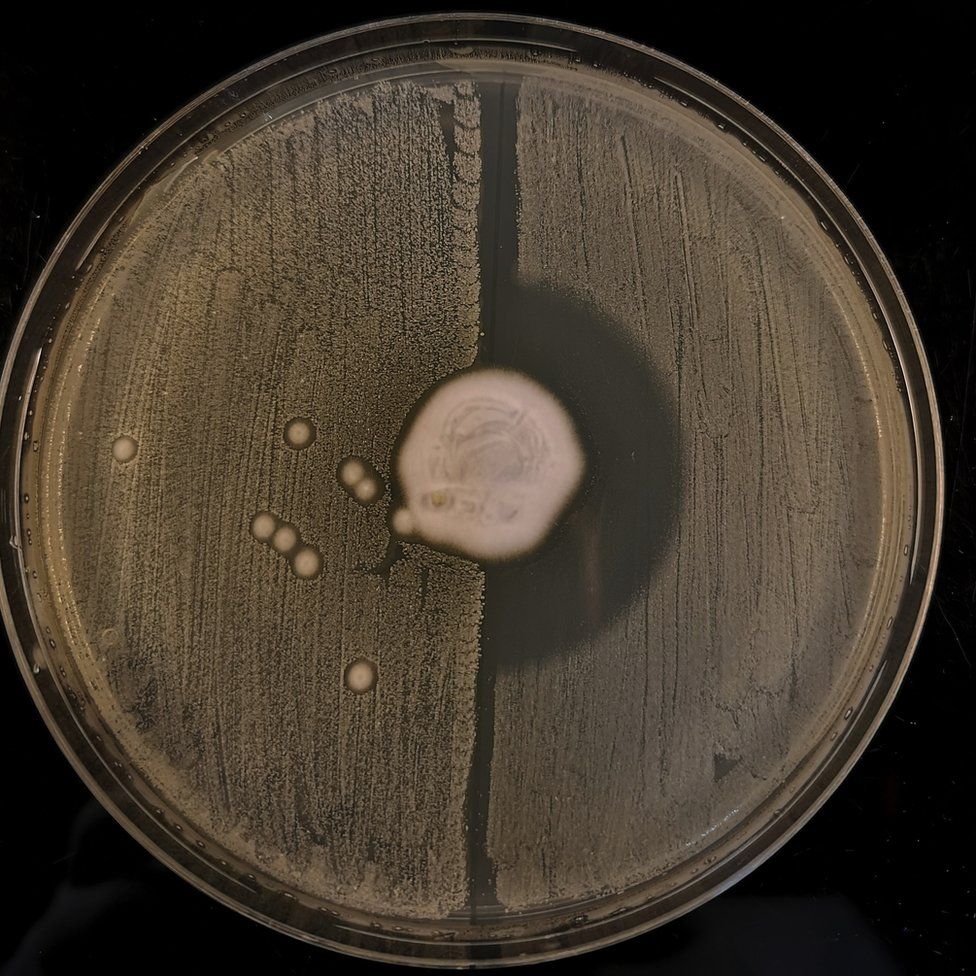
“Queríamos saber”, explicou o professor Holmes, “o que há de tão especial em um ouriço que leva a ter muitas dessas bactérias resistentes?”
Os colegas de pesquisa do Statens Serum Institut em Copenhagen, Dinamarca, estudaram mais de 1.000 amostras de bactérias retiradas da vida selvagem em toda a Europa. Eles construíram uma linha do tempo baseada em código genético, que revelou que a cepa resistente havia surgido em ouriços europeus no início de 1800 – muito antes do uso clínico de antibióticos.
“O fungo que cresce no ouriço estava liberando penicilinas”, explicou o professor Holmes.
“A bactéria precisava ser resistente porque, se você quiser viver no ouriço – onde há um fungo, você tem que ser resistente aos antibióticos que ele está produzindo.”
O Prof Holmes acrescentou que o risco para a saúde humana decorrente deste tipo de MRSA é “muito pequeno – quase insignificante”.

A especialista em ouriços e co-autora do estudo, Dra. Sophie Lund Rasmussen, da Universidade de Oxford, explicou: “Os ouriços carregaram essa bactéria por pelo menos 200 anos sem causar nenhuma infecção grave em humanos.
“Portanto, o conselho é [ainda] valorizar e apoiar os ouriços que entram em seu jardim e manter uma boa higiene das mãos ao alimentá-los e possivelmente ao manusear os ouriços. Tanto por nós como por nossos ouriços.”
Penicilina do ouriço
A evolução da “corrida armamentista” na pele do ouriço é um exemplo natural do que Alexander Fleming viu em sua placa de Petri quando descobriu a penicilina em 1928 – ele percebeu que nenhuma bactéria poderia sobreviver perto de um mofo – um fungo – que contaminou o gel em seu prato.
Resistência aos antibióticos: uma pandemia silenciosa
- A resistência aos antibióticos é hoje uma das maiores ameaças à saúde global, segurança alimentar e desenvolvimento;
- A resistência aos antibióticos ocorre naturalmente, mas o uso indevido de antibióticos em humanos e animais está acelerando o processo;
- Um número crescente de infecções – como pneumonia, tuberculose, gonorréia e salmonelose – está se tornando mais difícil de tratar, pois os antibióticos usados para tratá-las se tornam menos eficazes.
Fonte: Organização Mundial da Saúde
O estudo é parte de um esforço contínuo desses cientistas para entender onde estão os “reservatórios” de bactérias resistentes a antibióticos, como surgem e quais práticas e fontes representam o maior risco para as pessoas.
“O que é reconfortante é estar razoavelmente confiante de que não é o uso excessivo de antibióticos em fazendas de leite que leva à presença desse tipo de MRSA nas pessoas”, disse o Prof Holmes. “Mas isso não significa que devemos relaxar [as regras] sobre o uso de antibióticos.
“Não são apenas ouriços que abrigam bactérias resistentes a antibióticos – toda a vida selvagem carrega muitos tipos diferentes de bactérias, bem como parasitas, fungos e vírus”, acrescentou.
“Animais selvagens, rebanhos e humanos estão todos interconectados: todos nós compartilhamos um ecossistema. Não é possível entender a evolução da resistência aos antibióticos a menos que você olhe para todo o sistema.”
Fonte: BBC News/ Victoria Gill
Tradução: Redação Ambientebrasil / Maria Beatriz Ayello Leite
Para ler a reportagem original em inglês acesse: https://www.bbc.com/news/science-environment-59883336






